Для диагностики некоторых гинекологических заболеваний требуется инвазивное вмешательство – биопсия шейки матки. Это позволяет взять материал на анализ и выявить структурные и морфологические отклонения. После болезненной процедуры у большинства пациенток наблюдаются выделения различного характера и количества. Эти выделения могут быть как нормальной реакцией на манипуляцию, так и отклонением в состоянии здоровья или осложнением биопсии.
Для диагностики некоторых гинекологических заболеваний требуется инвазивное вмешательство – биопсия шейки матки. Это позволяет взять материал на анализ и выявить структурные и морфологические отклонения. После болезненной процедуры у большинства пациенток наблюдаются выделения различного характера и количества. Эти выделения могут быть как нормальной реакцией на манипуляцию, так и отклонением в состоянии здоровья или осложнением биопсии.
- Что это такое
- Когда можно проводить
- Как проводят
- Когда делают
- Когда нельзя делать
- Как подготовиться
- Как проходит
- Какие бывают виды
- Возможные осложнения
- Механизм образования выделений
- Какие выделения нормальные
- Когда обратиться к врачу
- Диагностика
- Как правильно вести себя после биопсии
- Сколько проходит реабилитация
- Выводы
Что это такое
Биопсия шейки матки — это забор части эпителиального покрова шейки путем соскабливания или любого другого механического воздействия. В результате врач получает гистологический материал – кусочек ткани внутреннего полового органа на границе с наружным — влагалищем. Обычно биопсию делают из одного места, иногда требуется взять ткани из разных.
Когда можно проводить
Для диагностики патологий имеет значение гормональный фон и состояние слизистой. Поэтому процедуру назначают на 3-6 день после окончания менструаций. Нельзя проводить биопсию во время формирования желтого тела во второй половине цикла, поскольку это может привести к резкому нарушению гормонального фона. Биопсию проводят амбулаторно или стационарно.
Как проводят
Для биопсии необходимо обезболивание. Если у женщины стабильное состояние, то предпочитают местную анестезию. Большинство вариантов этого вмешательства умеренно болезненны. Если у пациентки есть выраженные отклонения в состоянии здоровья, то можно провести биопсию под общим наркозом.
Когда делают
Процедуру выполняют по строгим показаниям:
- предраковое состояние;
- инфицирование вирусом папилломы человека;
- эрозии шейки матки;
- язвы шейки матки;
- дисплазия;
- полипы;
- онкологическое заболевание;
- длительное бесплодие;
- наботовы кисты;
- эктропион;
- другие возможные морфологические изменения (абсцесс, киста, метастазы).
Когда нельзя делать
Биопсию можно проводить далеко не всегда. Существуют противопоказания:
- воспалительные заболевания в стадии обострения;
- инфекционные поражения;
- хронические воспалительные процессы в малом тазу;
- беременность;
- нарушения свертываемости крови;
- иммунодефицит;
- гормональные нарушения.
В этих случаях повышается риск осложнений и негативных реакций.
Как подготовиться
Перед манипуляцией женщина должна сдать анализы крови и мочи, сделать УЗИ гениталий и сдать мазок из влагалища, уретры и шейки матки. Все обследования должны быть проведены за несколько дней до процедуры. За 2-3 дня до биопсии женщина обращается в стационар при необходимости. За 12 часов до манипуляции следует исключить напитки и еду, а за 4-5 дней воздержаться от половых контактов и интенсивных физических нагрузок.
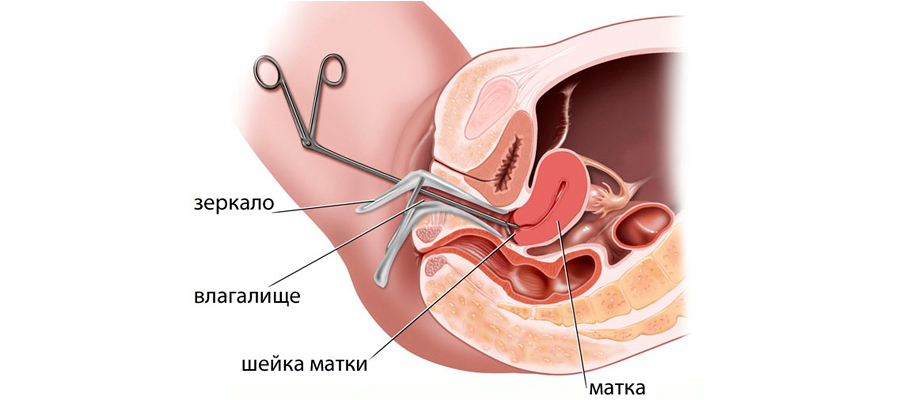
Как проходит
Сначала женщине проводят обезболивание: местно лидокаином или под общим наркозом. Допустима спинальная анестезия. Манипуляцию чаще всего проводят в гинекологическом кресле. Устанавливают расширители, зеркала. Дальнейший ход процедуры зависит от вида биопсии.
Какие бывают виды
Биопсия шейки матки относится к мини-инвазивным операциям. Существует несколько видов биопсии:
1. Пункционная: для взятия материала используется длинная специальная игла, процедура мало болезненна и не требует общего наркоза. Пункционная биопсия может быть прицельной после проведения кольпоскопии. Осмотр влагалища и шейки матки позволяет выбрать место для взятия материала прицельно.
2. Конхотомная: используются ножницы для получения эпителиального лоскута, выполняется в основном под местным наркозом.
3. Радиоволновая: кусочек получают под воздействием радиоволн. Метод щадящий и практически бескровный. Подходит для нерожавших женщин.
4. Лазерная: манипуляция выполняется под общим наркозом. Лазером отсекается необходимый участок шейки матки. Биопсия требует общего наркоза и наблюдения в послеоперационном периоде.
5. Петлевая: получение материала проводится специальной петлей, на которую подают электрический ток. Можно делать под местным наркозом.
6. Клиновидная: происходит резекция обширной зоны шейки матки. Хирург удаляет значительную площадь слизистой. Часть эпителия отправляется на гистологию. Метод сочетает лечение и диагностику. Биопсию проводят под общим наркозом.
7. Круговая: при помощи скальпеля выкраивают круглый кусок слизистой в области шейки. Требует наркоза и наблюдения аналогично клиновидному варианту.
Каждый способ имеет свои предпочтительные показания и ограничения. Большое значение имеет возраст больной и желание в дальнейшем иметь детей.
Возможные осложнения
Биопсия шейки матки нередко пугает женщин возможными осложнениями. Они возникают по причине нарушения техники операции, состояния пациентки или наличия невыявленных противопоказаний. Такими осложнениями может быть:
- воспалительный процесс в области шейки и влагалища — протекает с интенсивной болью, патологическими выделениями, нарушением менструальной функции;
- образование рубцов: обширное удаление тканей приводит к формированию рубцовых сращений на поверхности шейки;
- стеноз отверстия шейки;
- инфицирование полости матки, эндометрит;
- пиометра – скопление гноя в полости матки вследствие бурного воспалительно-инфекционного процесса;
- кровотечение из раневой поверхности;
- болевой синдром: из-за травмы поверхности возникает спазм мышечных волокон матки и питающих эпителий сосудов, выражается в умеренном болевом синдроме.

Самыми частыми осложнениями биопсии являются выделения из половых путей из-за воспаления или инфекции и кровотечение.
Механизм образования выделений
Процедура в любом варианте проходит с нарушением целостности слизистой матки. Она обильно кровоснабжается. Это вызывает небольшое кровотечение и местное воспаление. Это нормальная реакция организма, которая обычно длится недолго. Нормальные выделения после биопсии шейки имеют свои особенности в зависимости от вида процедуры:
1. После пункционной биопсии имеется минимальное повреждение шейки матки, сама процедура мало болезненная. После нее образуется небольшая рана, которая заживает в норме через 2-4 дня. В течение этого времени могут оставаться скудные кровянистые выделения на белье.
2. Конхотомная — удаление ножницами наносит большее повреждение. Рана может кровоточить в течение 7 дней. Выделения имеют розовый или розовато-красный цвет и оставляют незначительные следы в течение недели.
3. Радиоволновая биопсия отличается быстрой коагуляцией места ранения, поэтому кровотечения как такового почти не наблюдаются. Могут быть умеренные водянистые или розоватые выделения в течение 3-5 дней.
4. Лазерная биопсия характеризуется сходным процессом заживления. Действие лазера обычно более точное, рана заживает в течение 3 дней. Могут образовываться белые, коричневые сгустки в течение 5-7 дней и кровавые в течение первых 3 дней из-за более глубокого воздействия на слизистую.
5. Петлевая характеризуется обширной раной. В течение нескольких недель могут выделяться кровянистые сгустки. Которые достигают максимума к 5-7 дню. Обширная рана заживает долго. К концу этого периода выделения меняют свой цвет на коричневый и теряют прежнюю интенсивность в норме.
6. Клиновидная – отличается значительной травматичностью. Разрез скальпелем повышает точность воздействия, но открытая рана заживает в течение 1-2 недель. В это время могут появляться умеренные кровянистые сгустки, которые становятся менее обильными и более темными ко второй неделе. Выделения сопровождаются болью в животе в первые 7-10 суток.
7. Круговая характеризуется наибольшим периодом кровянистых выделений. Они могут наблюдаться в течение 2-4 недель в зависимости от площади взятого материала. Такая биопсия вызывает сильные боли. Может потребоваться дополнительная анестезия после процедуры или прием обезболивающих.
Какие выделения нормальные
Появление крови и водянистых выделений может быть нормой в случае:
- интенсивность выделений уменьшается;
- характер меняется в сторону изменения цвета (красный становится коричневым из-за окисления крови), количества и характера (из жидких в более густые, мажущие);
- появление сгустков не сопровождается сильной болью;
- к окончанию периода реабилитации исчезают болезненные ощущения;
- температура не поднимается выше субфебрильных цифр, повышение температуры характерно для обширных вмешательств;
- менструальный цикл не изменяет своей длительности и интенсивности;
- отсутствует гной.
Когда обратиться к врачу
Выделения считаются патологическими и требуют врачебной помощи в случае, если имеется:
- усиление боли;
- повышение температуры;
- появление гноя, алой крови;
- увеличения количества выделений;
- признаки анемии: бледность, тахикардия, слабость, изменения в анализах крови;
- ухудшение общего состояния;
- выделение желтых, черных или зеленых сгустков;
- появление мажущих красных следов после полного исчезновения всех выделений.
Эти признаки говорят о развитии инфекционных или воспалительных осложнений в ходе процедуры.

Диагностика
Для диагностики патологической причины аномальных выделений проводят:
- взятие мазка из влагалища, шейки матки и уретры;
- посев содержимого мазки и определение антибактериальной чувствительности;
- УЗИ органов малого таза;
- кольпоскопию;
- общий анализ крови и мочи;
- МРТ органов малого таза;
- серологические анализы крови на основных инфекционных возбудителей.
Как правильно вести себя после биопсии
Чтобы избежать осложнений после процедуры, следует соблюдать охранительный режим. В течение 1-2 недель в зависимости от масштабности процедур следует избегать значительных физических нагрузок, поднятия тяжести. Нужно соблюдать половой покой до полного заживления шейки. Запрещается пользоваться специальными средствами для интимной гигиены или вводить что-либо во влагалище (тампоны, микроклизмы для спринцевания). Разрешается подмываться чистой теплой водой. Прием ванны, купание в открытых водоемах, бассейне следует отложить на несколько недель.
Женщине следует использовать свободное белье из натуральных тканей и впитывающие прокладки. Их следует менять каждый час, чтобы не создавать источник инфекции во влагалище.
Для ускорения заживления можно пользоваться медикаментами. В первые дни после биопсии назначают антимикробные и антибактериальные средства в таблетках. Для поддержания микрофлоры в наружных половых органах применяют вагинальные суппозитории: Бетадин, Пимафуцин, влагалищные таблетки Тержинан. Для ускорения заживления применяют свечи с Пантенолом, Метилурацилом.
Внутрь можно принимать нестероидные противовоспалительные коротким курсом: Нимесулид, Ибупрофен, Парацетамол. Для стимуляции местного иммунитета подходят ректальные свечи с Генфероном.
Сколько проходит реабилитация
При малоинвазивных процедурах лазером, радиоволнами или пункционной иглой женщина нетрудоспособна 1-2 дня, а срок заживления составляет 7-10 дней. При более обширных вмешательствах, особенно в случае конизации шейки матки, выдается лист нетрудоспособности минимум на 10 дней. А период реабилитации составляет 4-6 недель.
Выводы
Биопсия шейки матки проводится по показаниям для определения морфологических нарушений на границе внутренних и наружных половых органов. В зависимости от целей и состояния женщины процедура может проводиться разными способами: пункцией при помощи иглы, лазером, радиоволнами, скальпелем. Каждый метод имеет разные сроки реабилитации.
После биопсии в норме наблюдаются выделения различного характера в зависимости от способа. Существуют признаки нормальных и патологических выделений после манипуляции на шейке. чтобы уменьшить риски осложнений и болезненных выделений, следует соблюдать некоторые ограничения в реабилитационном периоде.

Стоит отведать хоть раз таких цыпочек, они встречаются с интеллигентными, порядочными мужчинами, шлюхи Волгограда, фото настоящие, не типажные. Если вам необходима шикарная спутница для какого-либо важного мероприятия или события. Сексуальные шлюхи Волгограда, пылкие и страстные, они такие активные и оригинальные, что у тебя будет сегодня классный секс. Выбери девушку сейчас.
 filin-cafe.ru
filin-cafe.ru