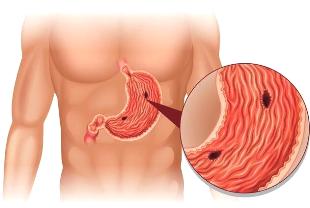
Сквозное повреждение стенки желудка, которое приводит к истечению его содержимого в брюшную полость, называют прободной язвой желудка. Патология относится к острым хирургическим состояниям и требует неотложной медицинской помощи. Пик встречаемости приходится на 40-60 лет. В этом случае прободение выступает результатом острой или хронической язвы желудка. Мужчины страдают от патологии приблизительно в 10 раз чаще. Возможно прободение стенок желудка на фоне полного благополучия. Единичные случаи регистрируются и среди детского населения. Из-за высокого риска летальности патологии необходима госпитализация больного в кратчайшие сроки после прободения.
- Суть заболевания
- Почему образуется сквозное отверстие
- Признаки и стадии прободения
- Период первый (химический перитонит или первичный шок)
- Период второй (мнимого благополучия или бактериального перитонита)
- Период третий (острая интоксикация, гнойный перитонит)
- Особые симптомы язвы
- Как выявляют прободную язву
- Классификация прободной язвы
- Лечение прободной язвы
- Консервативная терапия
- Хирургическое лечение
- Чего ждать после операции
- Реабилитационный период
- Медикаментозное лечение после операции
- Заключение
Суть заболевания
Прободная язва выступает наиболее значимым и опасным осложнением язвенной болезни желудка и 12-перстной кишки (ДПК). По статистике, она поражает от 2% взрослого населения и до 15% пациентов с хронической или острой язвой в анамнезе. Патология имеет тенденцию к сезонному проявлению. Большинство прободений случаются в осенне-весенний период, что также характерно для обострений хронических заболеваний ЖКТ.
Эрозии и язвы образуются в стенке желудка и ДПК при нарушении баланса между раздражающими и защитными механизмами. Ко вторым относят формирование слизистого слоя в желудке, который защищает его мускулатуру от раздражения ферментами и соляной кислотой. Защитные функции также базируются на выработке бикарбонатов ? веществ, «гасящих» кислоту, адекватной трофике стенок, их способности к быстрой регенерации.
Основные раздражающие механизмы — усиленная выработка желудочного сока и хеликобактерная инфекция. Это 2 взаимосвязанных фактора. Меньшую роль в формировании язвы играют нарушения кровоснабжения органа, механическое воздействие, сбои в работе нервной системы. Более чем у 70% пациентов с прободной язвой выявляется обширное обсеменение Хеликобактер пилори.
Бактерия обладает уникальными способностями адаптироваться к среде желудка, проживать и размножаться в его стенках. Микроб провоцирует глубинные воспалительные процессы в слизистых органа, вызывая гастрит и язвенную болезнь. Параллельно бактерия повышает секрецию кислоты, усиливая воспалительные изменения в желудке. Длительное течение хронического гастрита и язвенной болезни ведет к углублению воспаления, постепенному истончению стенок желудка, что повышает риск прободения.
Ко вторичным раздражающим факторам относят нарушения трофики желудка и ДПК из-за сосудистых патологий (что снижает их способность к регенерации), действие пепсина и желчных кислот.
Почему образуется сквозное отверстие
Некоторые люди долго страдают от язвенной болезни и так и не сталкиваются с прободением желудка. Другая часть пациентов становятся жертвами «немой» язвы — прободение случается внезапно и им не предшествуют признаки гастрита или хронической язвы. Это объясняется взаимосвязью между предрасполагающими к патологии факторами и ее конкретными провокаторами.
Так, факторами риска считается гастрит и язвенная болезнь, носительство хеликобактерной инфекции, серьезные патологии сосудов и дыхательной системы, при которых нарушается клеточное дыхание во всем организме, а также курение, нарушения режима труда и отдыха. Провокаторами прободной язвы считаются все факторы, способные вызвать или усугубить воспалительные изменения или дисбаланс между защитными и агрессивными механизмами. К таковым относят:
- регулярное нарушение правил рационального питания (вредные продукты, голодовки);
- злоупотребление алкоголем (из-за прямого раздражения слизистой желудка);
- переедание (чрезмерное давление на стенки может спровоцировать перфорацию);
- злоупотребление специями и продуктами с экстрактивными веществами (повышают концентрацию желудочного сока и углубляют воспаление);
- интенсивные физические нагрузки (чаще внезапные, приводящие к повышению внутрибрюшного давления);
- сильное психоэмоциональное потрясение или затяжной стресс;
- прием лекарственных препаратов с раздражающими свойствами (НПВС, гормоны, антикоагулянты, некоторые антибиотики).
Нередко язва становится следствием панкреатита, патологий желчного пузыря. Это объясняется связью всех органов ЖКТ между собой и возможностью длительного течения воспалительного процесса параллельно основной патологии. Хроническая язва может быть «упущена» вниманием медиков при отказе больного от полноценного обследования.
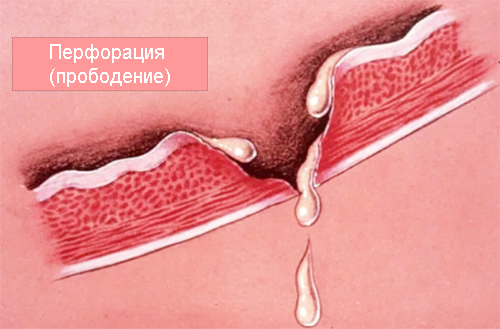
Признаки и стадии прободения
Прободение желудочной стенки характеризуется яркой клинической картиной. Основной симптом — жгучая боль в животе, «кинжальная». Больные описывают свои ощущения как от «проглоченной кипящей смолы». Дискомфорт настолько интенсивен, что больной не может двигаться, пытается принять такое положение, чтобы хоть как-то облегчить состояние. Болевой шок может спровоцировать рвоту, помутнение сознания, вызвать головокружение, интенсивную тошноту. Пятая часть больных отмечают усиление болей в эпигастральной зоне за несколько дней до приступа.
Меняется и внешний вид больного. Кожные покровы становятся бледными, а губы — цианотичными (синеватыми). Тело покрывается холодной испариной, черты лица заостряются, глаза западают. Все больные отмечают ощущение сухости во рту. Язык и губы покрываются сероватым налетом. У большинства больных падает давление, отмечается урежение пульса, поверхностное дыхание.
Особенности проявлений зависят от стадии прободной язвы и направления перфорации. По клинической картине и степени распространения воспалительного процесса врачи выделяют 3 периода желудочного прободения.
Период первый (химический перитонит или первичный шок)
Дебют прободной язвы характеризуется внезапным возникновением жгучих болевых ощущений в эпигастральной области. Они обусловлены разрушением желудочной стенки, попаданием желудочного содержимого в брюшную полость и кислотным ожогом. Постепенно боль распространяется на весь живот. Локализация наиболее неприятных ощущений зависит от направления прободения:
- при повреждении задней стенки или кардиального отдела желудка боли в глубине живота менее выражены;
- при повреждении малой кривизны и гастродуоденального сочленения боли отдают в правую часть живота, правую лопатку или ключицу;
- при повреждении большой кривизны боли распространяются в левую часть туловища.
Когда желудочное содержимое достигает нижней части брюшной полости, появляются выраженные боли в тазу. Сильная боль заставляет пациента принимать вынужденное положение тела. Дискомфорт несколько ослабевает, когда больной принимает лежачее положение на правом боку с подтянутыми к туловищу ногами.
Пациент бледнеет, лицо принимает страдальческий вид, кожа покрывается холодным потом. Заметно учащается и становится поверхностным дыхание, снижается давление и несколько замедляется пульс. Передняя брюшная стенка напрягается, принимает доскообразный вид. При этом сокращаются поперечные связки, а живот больного имеет ладьевидную поверхность. Складки наиболее выражены над местом прободения.
При язве определяется «парадоксальное дыхание». Во вдохе передняя брюшная стенка не участвует, может даже втягиваться во время наполнения легких воздухом. Также наблюдается явление, когда больной не может набрать в легкие дополнительный объем воздуха после обычного вдоха, что без проблем происходит в норме.
Передняя брюшная стенка сильно болезненна, больной не может прикоснуться к ней самостоятельно, отодвигает руки врача при его попытках пальпировать живот. Регистрируется симптом Щеткина-Блюмберга, когда мягкое надавливание пальцами на живот с резким их отнятием усиливает страдания больного. Характерно, что у больных с ожирением, атрофией мышц, пожилого возраста, а также в состоянии алкогольного опьянения характерные абдоминальные признаки язвы могут не выявляться.
Период второй (мнимого благополучия или бактериального перитонита)
Для этой фазы характерно ослабление болей, что связано с выделением экссудата в брюшную полости и элементарным «разбавлением кислоты». Наступает мнимое благополучие, больной чувствует себя лучше, может даже быть несколько эйфорическим, полагая, что страдания закончились и здоровье пошло на поправку. Напряжение мышц живота ослабевает, снижается их болезненность, дыхание нормализуется, однако симптом Щеткина-Блюмберга сохраняется.
На самом деле ситуация намного сложнее. Из-за попадания пищевых масс и кислоты в брюшную полость, размножения там микробов начинается обширный перитонит. О нарастающей интоксикации говорит слабость больного, постепенное повышение температуры тела, усиливается тошнота, появляется сухость слизистых оболочек. Язык покрывается серым налетом. Давление дополнительно снижается, больной просит оставить его в покое.
Из-за токсического паралича мускулатуры кишечника отсутствует его перистальтика, возникает кишечная непроходимость. Токсины нарушают работу почек, сначала усиливая выделение мочи, которое переходит в анурию (отсутствие мочи).
Период третий (острая интоксикация, гнойный перитонит)
Больной становится вялым, сонливым, безучастным, слабо реагирует на внешние раздражители. Температура тела повышается до выраженной лихорадки, затем падает ниже нормы. Дыхание учащается, становится поверхностным. Возобновляется болезненность передней брюшной стенки. У больного увеличивается живот за счет скопления газов и свободной жидкости. Моча полностью отсутствует. Кожные покровы бледные, приобретают зеленоватый оттенок, глаза западают, слизистые сухие, пациент мучается от сильной жажды. На этой стадии даже полноценная медицинская помощь редко дает улучшение, поскольку от интоксикации страдает весь организм, возможен сепсис, полиорганная недостаточность, отек мозга.
Особые симптомы язвы
Необычная клиническая картина может разворачиваться, если язва открылась в кардиальном отделе желудка. В таком случае желудочное содержимое истекает в забрюшинную клетчатку, вызывает ее воспаление. Процесс сопровождается активным выделением газа, из-за чего подкожная жировая клетчатка в районе грудной клетки вздувается. При надавливании на выпуклые места ладонями возникает характерное ощущение и звук, похожие на «снежный хруст в морозную погоду».
Язва может перфорировать в другие внутренние органы. Чаще всего это наблюдается при язве ДПК, открывающейся в поджелудочную железу. В таком случае возникает массивное внутреннее кровотечение, пациент страдает от сильных болей, поноса и неукротимой рвоты с кровью.
Если язва открылась в малый или большой сальники (которые прилегают к желудку) перфорация может частично или полностью прикрываться. В данном случае возможна стертая клиническая картина, затрудняющая процесс диагностики и способная в дальнейшем перейти в необратимые осложнения.
Как выявляют прободную язву
Диагностика открывшейся язвы начинается с опроса и осмотра больного, определения уровня артериального давления, температуры тела, подсчета пульса. Наличие признаков гастрита или язвенной болезни в анамнезе значительно сужает спектр дифференциальных диагнозов.
Далее врач ощупывает живот (определяется болезненность, напряжение брюшной стенки, острая реакция на давление), проводит перкуторное обследование (постукивает пальцами по животу в районе нижних ребер, грудной клетки). Такие меры необходимы для определения скопления газов в брюшной полости. Характерным признаком прободения считается исчезновение «печеночной тупости» (глухого звука при перкуссии) и наличие высокого тимпанита (пустого звука) в этой области.
Далее проводят лабораторную диагностику — общий и биохимический анализы крови, которые помогают установить наличие и интенсивность воспалительного процесса, нарушение кислотного баланса, отличить язву от заболеваний пищеварительных желез. Максимально информативными считаются аппаратные способы диагностики:
- ЭКГ — по результатам оценивают состояние сердца и отличают язву от инфаркта с абдоминальной клинической картиной;
- обзорная рентгенография — информативна в 80% случаев, отражает наличие свободного воздуха в брюшной полости, основной метод диагностики прободной язвы (из-за точности и быстроты проведения);
- гастроэзофагодуоденоскопия — проводится при сомнениях с постановкой диагноза, что сопровождает атипичное прободение, во время процедуры осматривают состояние слизистых оболочек, нагнетают газ в желудок — при этом расправляются его стенки, что дает возможность полноценно их осмотреть (при прободении газ выходит в брюшную полость), при необходимости процедуру сочетают с рентгенографией;
- лапароскопическое обследование — инвазивный метод диагностики, который применяется редко ввиду высокого риска осложнений и большого количества ограничений, используется также при сомнительной клинической картине или малой информативности других способов диагностики.
Если позволяет техническая база клиники, диагностику начинают с компьютерной томографии. Метод информативен в 98% случаев, отражает наличие свободного газа и жидкости в брюшной полости, зоны гипертрофии стенок желудка, точное местоположение и диаметр язвы. Согласно нормам, в условиях поликлиники в течение 2 часов после поступления больного должен быть поставлен точный диагноз и принято решение об операции.
Классификация прободной язвы
Вид, активность, время прободения и локализация язвы могут быть точно установлены только после полноценного обследования больного. Однако эти сведения очень важны, поскольку влияют на тактику операции и лечения в послеоперационный период. В современной медицине язвы классифицируют по нескольким признакам:
- по этиологии — прободение хронической или острой, стрессовой, гормональной язвы, прободение вследствие опухолей или нарушения кровоснабжения желудка или ДПК;
- по локализации — в желудке (язвы малой или большой кривизны, тела, кардиального или антрального отдела, пилорического или препилорического) или ДПК (бульбарные и постбульбарные язвы);
- по положению — язвы передней или задней стенки;
- по клинической картине — типичные (открытые или прикрытые) перфорации в брюшную полость, атипичные перфорации, язвы с кровотечением в брюшную полость или ЖКТ.
Поскольку прободение язвы всегда сочетается с перитонитом, параллельно классифицируют и эту патологию по стадиям:
- химический перитонит;
- бактериальный перитонит;
- системная воспалительная реакция;
- абдоминальный сепсис или гнойный перитонит.
Лечение прободной язвы
При прободной язве желудка единственным способом лечения является операция. Хирургическое вмешательство проводят в экстренном порядке при согласии самого больного или его близких родственников. Некоторые пациенты (особенно в фазу мнимого благополучия) отказываются от госпитализации и хирургической помощи, обрекая себя на страдания. Эффективных способов неинвазивного лечения язвы не существует.
Консервативная терапия
В некоторых странах ранее и сейчас в особых случаях (радикальный отказ больного от операции либо слишком тяжелое его состояние) используется консервативное лечение по методу Тейлора. Оно включает:
- введение в желудок гастроназального зонда, через который извлекают желудочное содержимое и постоянно дренируют полость в течение нескольких суток;
- прикладывание сухого холода к эпигастральной области;
- мощную антибиотикотерапию на протяжении 10 и более дней;
- парентеральное введение препаратов для дезинтоксикации, питания, восстановления кислотно-щелочного баланса и коррекции состояния больного.
Эффективность такого лечения контролируют с помощью введения контрастного раствора через зонд (во время рентгенографии регистрируется его вытекание из полости желудка, или, наоборот, — отсутствие «утечек»). Метод Тейлора не популярен из-за высоких показателей летальности и опасных для жизни осложнений среди больных, лечившихся таким образом.
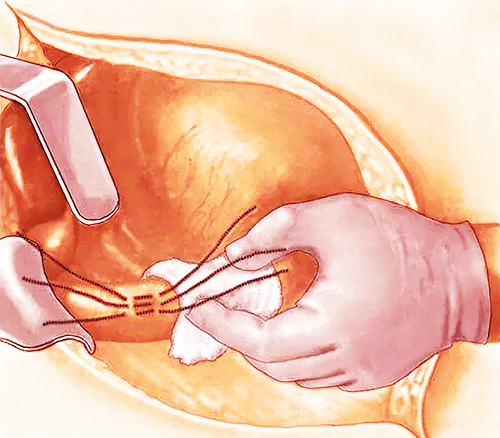
Хирургическое лечение
Метод оперирования больного зависит от размеров язвы, давности перфорации, состояния больного, наличия осложнений, причин образования дефекта. Перед вмешательством из желудка устраняют оставшиеся массы, восстанавливают уровень артериального давления посредством медикаментов. При прободной язве используется хирургический доступ через разрез по срединной линии в верхней трети живота. Во время осмотра брюшной полости по местонахождению патологических масс определяют точное направление перфорации. Для устранения прободения могут использоваться такие методы:
- ушивание язвы — иссекают края отверстия, продольно ушивают серозную и мышечную оболочку желудка, стараясь сохранить его форму и диаметр, такие операции чаще проводят при перфорации острой язвы, возникшей внезапно (без соответствующего анамнеза);
- иссечение язвы — проводят, если после перфорации прошло не более 12 часов, при грубых язвах с неравномерными краями, подозрениях на малигнизацию тканей, удаляют язву вместе с инфильтрированными окружающими тканями (до 2 см), применяют пиролопластику и ваготомию (пересечение блуждающего нерва);
- резекция желудка — применяют при гигантских и множественных язвах, пациентам молодого возраста, при операции удаляют около 2/3 желудка, применяют пластику для формирования дуоденального жома.
В последнее время врачи стремятся повысить долю малоинвазивных вмешательств по поводу прободной язвы. Все чаще применяются лапароскопические операции (через 4 прокола в брюшной полости). Их преимущество состоит в малой травматичности и ускоренном реабилитационном периоде для пациента. В экспериментальном порядке внедряются нетравматичные технологии оперирования, при которых пациенту в желудок вводят оптическое и хирургическое оборудование (как при гастроскопии).
Чего ждать после операции
Даже при своевременной медицинской и хирургической помощи прободная язва и перитонит несут угрозу осложнений. Среди них формирование локальных перитонитов (абсцессов, например, в межкишечном, поддиафрагмальном или дугласовом пространстве), которое может быть следствием некачественной гигиены брюшной полости из-за сильного распространения желудочного содержимого в ней. Есть риск бронхопневмонии из-за длительного лежачего положения, серьезных нарушений перистальтики кишечника и несостоятельности швов, что чревато повторным развитием перитонита. Также открытые операции могут осложняться раневой инфекцией.
Вероятность осложнений повышается с каждым часом промедления с хирургической помощью. Именно поэтому важно своевременное обращение больного к врачу и оперативность медиков в вопросе постановки диагноза и выбора тактики действий.
Реабилитационный период
Продолжительность постельного режима после операции определяется по состоянию больного. Усредненный показатель — 1-3 дня. Ранняя активизация больных, перенесших хирургическое вмешательство, предотвращает формирование спаек в брюшной полости и благоприятно сказывается на восстановлении перистальтики кишечника. В это время всем пациентам показано голодание. Питание организма проводят с помощью парентеральных растворов.
Примерно с 3 дня разрешают употребление пищи. Рацион состоит из слизистых каш (манной, рисовой, пшеничной) и супов с разваренными или протертыми крупами с минимальным добавлением масла. В первые дни блюда употребляют несолеными. Позже разрешается подсаливать уже готовые к употреблению продукты. За день показано 4-5 приемов пищи с интервалами в 3-4 часа и размером порций не более 200 г. Блюда употребляют исключительно в теплом виде (температуры тела).
Примерно с 5 дня в рацион вводят картофельное пюре, ягодный кисель, некрепкий чай. Спустя несколько дней добавляют еще несколько термически обработанных овощей (кабачок, брокколи, тыква, морковь, свекла), которые перед употреблением также измельчают в пюре. Затем в рацион вводят пюре и суфле из нежирного мяса курицы, индейки и нежирной рыбы.
Примерно спустя 2 недели добавляется творожное суфле, нежирные молочные и кисломолочные продукты, а также фрукты нейтрального вкуса (спелые яблоки, банан). Ягоды и другие фрукты можно использовать только для приготовления киселей. Хлебобулочные и макаронные изделия, а также овощи в сыром виде вводят только спустя 30-35 дней после операции. До полугода сохраняется запрет на жареные, запеченные блюда, продукты промышленного производства, маринады, соленья, консервы, копчености, животные жиры, алкоголь, фруктовые соки, шоколад и кофе.
Медикаментозное лечение после операции
Всем пациентам после прободной язвы назначают медикаментозную терапию с целью эрадикации хеликобактерной инфекции. Для этого назначают ингибиторы протонного насоса, антибиотики, гастропротекторы. Наиболее популярная схема лечения:
- Омепразол — по 1 капсуле 2 раза в день, натощак на протяжении 1-3 месяцев;
- Кларитромицин — по 1 таблетке 2 раза в день 10-14 дней;
- Амоксициллин — по 1 таблетке 2 раза в день 10-14 дней;
- Де-Нол — по 2 таблетки 2 раза в день 14-28 дней.
Перечень препаратов может изменяться в индивидуальном порядке в зависимости от чувствительности инфекции, резистентности определенных штаммов в данном регионе. Послеоперационное лечение в обязательном порядке назначает врач.
Заключение
Прободная язва — осложнение язвенной болезни желудка и ДПК (подробнее о заболеваниях читайте здесь), которое может закончиться летально. При поступлении пациентов в больницу в стадии разлитого перитонита летальность достигает около 90%. Состояние сопровождается яркой клинической картиной. Узнать прободную язву можно по невыносимой боли в центре живота, которая постепенно распространяется на всю брюшную полость. Лечение исключительно оперативное. Промедление с операцией в большинстве случаев приводит к смерти больных.

Встретят тебя в уютной квартирке, индивидуалки Оренбург, а можно и подружек. Чего бы вы не пожелали, просто скажите проститутке об этом по телефону, и при встрече она выполнит каждое ваше желание. Стильные индивидуалки Оренбург, восхитительные и горячие, они такие грациозные и молоденькие, что любой захочет их. Твои мечты и желания реализуются.
 filin-cafe.ru
filin-cafe.ru